Leczenie JPOK jest jasne i proste jedynie w podręcznikach. W praktyce jest to proces żmudny i często niewystarczająco efektywny by powstrzymać postęp choroby. Problem dotyczy zarówno leczenia zachowawczego, jak i chirurgicznego. Bywa, że pacjent jest operowany kilkukrotnie i stosowane są różne typy zabiegów.
Trwają nieustannie prace nad ustaleniem optymalnej strategii leczenia zachowawczego oraz operacyjnego jaskry. Celem nadrzędnym jest uzyskanie satysfakcjonującego ciśnienia wewnątrzgałkowego, przy minimalnej ilości powikłań, które będzie utrzymywać się na niskim poziomie przez wiele lat.Kierunkiem budzącym nadzieję na przyszłość jest tzw. mikroinwazyjna chirurgia jaskry (MIGS).
Operacyjne leczenie JPOK możemy podzielić na dwie grupy: zabiegi penetrujące (trabekulektomia, setony) oraz niepenetrujące. W zależności od dostępu chirurgicznego do kąta przesączania, dzielimy je na zabiegi „ab externo”(z dostępu przez spojówkę) i „ab interno” (od strony komory przedniej). Przykładami niepenetrujących zabiegów „ab externo” są: głęboka sklerektomia czy wiskokanalostomia, natomiast do zabiegów „ab interno” należą zabiegi z użyciem mikrostentów lub minishantów, a także HFDS czyli High Frequency Deep Sclerotomy.
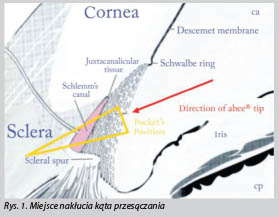
Aparat OS4 firmy Oertli daje możliwość przeprowadzenia zabiegu HFDS, należącego do grupy mikroinwazyjnej chirurgii jaskry.Wykorzystując końcówkę diatermiczną Abee® Glaucoma Tip, wykonujemy od strony komory przedniej 5-6 kieszonek w beleczkowaniu, kanale Schlemma oraz częściowo w twardówce.
Tworzymy w ten sposób bezpośrednie połączenie komory przedniej z kanałem Schlemma i ułatwiamy odpływ cieczy wodnistej z oka. Miejsce nakłucia wizualizujemy poprzez soczewkę gonioskopową założoną na rogówkę.
Ta metoda operacyjna jest dopasowana do pacjentów chorujących na JPOK z niewystarczającą odpowiedzią na leczenie zachowawcze lub z nietolerancją kropli oraz zakwalifikowanych do zabiegu usunięcia zaćmy. Najbezpieczniej wykonać procedurę nakłucia kąta przy okazji zabiegu fakoemulsyfikacji. Technika ta możliwa jest do zastosowania także w oczach fakijnych, wymaga jednak większego doświadczenia i odpowiedniego zwężenia źrenicy, by nie dopuścić do uszkodzenia soczewki naturalnej pacjenta. Przeciwwskazaniami jest słaba przezierność rogówki, neowaskularyzacja w kącie przesączania lub jego zwężenie i zamknięcie.
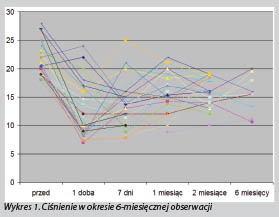
W naszym ośrodku Mikrochirurgii i Terapii Okulistycznej OKO.M we Wrocławiu przeprowadziliśmy, od sierpnia 2016 roku do czerwca 2017 roku, trzydzieści zabiegów łączonych usunięcia zaćmy z diatermiczną sklerotomią. Kwalifikowaliśmy pacjentów z listy oczekujących na zabieg usunięcia zaćmy, u których współistniała JPOK. Średnie ciśnienie przedoperacyjne wynosiło 21.2 mmHg (min. 18 mmHg, max. 26.8 mmHg). Pacjenci stosowali średnio 1.9 leków przeciwjaskrowych do operowanego oka. Czas obserwacji wynosił od 3 do 12 miesięcy.
Wstępne wyniki są bardzo obiecujące. W całej obserwowanej grupie uzyskaliśmy stabilizację ciśnienia (średnio 15.5 mmHg po 6 miesiącach) oraz brak progresji zmian w polu widzenia i OCT. Jedynie w trzech przypadkach musieliśmy ponownie włączyć leki przeciwjaskrowe.W grupie operowanej, wstępnie u ośmiu pacjentów, odnotowaliśmy krwawienie śródoperacyjne z miejsc punkcji. Nie miało to jednak wpływu na wynik pooperacyjny, a co ważne w pierwszej dobie po zabiegu nie stwierdzono krwi w komorze. W dwóch przypadkach wystąpił odczyn włóknikowy, a w jednym po 3 tygodniach obserwowaliśmy przejściowy obrzęk plamki w OCT ze spadkiem ostrości wzroku z 1.0 do 0.8 na tablicy Snellena.Diatermiczna sklerektomia (HFDS) w połączeniu z fakoemulsyfikacją to optymalna alternatywa dla pacjentów chorujących na jaskrę i zaćmę. Metoda jest mało inwazyjna i bardzo bezpieczna, zakładająca minimalną ilość powikłań. Lokalizacja nakłuć od nosa lub skroni w żaden sposób nie stanowi utrudnienia przy ewentualnych zabiegach przetokowych w przyszłości. Istotnym walorem metody jest także czas i cena. Procedura łączona wydłuża zabieg o 1-2 minuty względem fakoemulsyfikacji. Zabiegi łączone FACO DEEP SCLEREKTOMIA czy FACO TRABECULECTOMY trwają średnio 30 minut dłużej. Technika ta nie wymaga dodatkowych kosztów związanych z zakupem implantu.
Jesteśmy usatysfakcjonowani pracą na aparacie OS4 i staramy się w pełni wykorzystywać jego możliwości w leczeniu chorób przedniego i tylnego odcinka. Obserwacje naszych pacjentów będziemy kontynuować, mając nadzieję, że wyniki długoterminowe nie ostudzą naszego entuzjazmu związanego z HFDS.