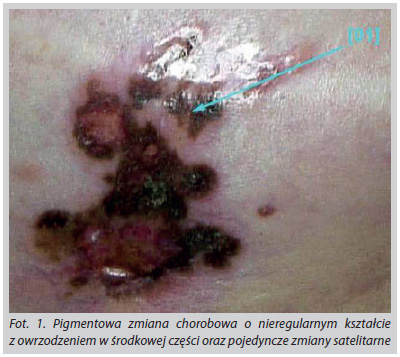
Rak sutka, rak gruczołu sutkowego, potocznie rak piersi jest najczęściej występującym nowotworem u kobiet na całym świecie i drugim co do częstości występowania nowotworem w ogóle. Częstość występowania raka piersi rośnie wraz z wiekiem. Najczęściej dotyka kobiet pomiędzy pięćdziesiątym, a sześćdziesiątym rokiem życia. Obecnie stanowi on 25% wszystkich nowotworów u kobiet. Od 2008 roku zachorowalność na raka piersi na świecie wzrosła o ponad 20%, natomiast ilość przypadków śmiertelnych wzrosła o 14%(1). Rak piersi rozwija się z komórek nabłonkowych gruczołu sutkowego. Wśród objawów raka piersi mogą wystąpić: guzki, zgrubienia wyczuwalne w badaniu palpacyjnym, zmiany w kształcie piersi, miejscowy obrzęk limfatyczny, zaciągnięcie brodawki sutkowej, wyciek z brodawki oraz stan zapalny obejmujący skórę i tkankę podskórną(2). Przerzuty do innych narządów stanowią główną przyczynę śmierci. Typowe miejsca występowania przerzutów obejmują węzły chłonne, wątrobę, płuca, mózg i kości. Przerzuty do skóry pojawiają się stosunkowo rzadko, a odnotowana częstotliwość ich występowania waha się od 0.7% do 9% wszystkich przypadków przerzutów chorób nowotworowych w ogóle(3). Celem niniejszej pracy jest zaprezentowanie opisu przypadku pacjenta z przerzutami raka gruczołu sutkowego do skóry, naśladującymi czerniaka. 43-letnia pacjentka po chirurgicznym leczeniu raka gruczołu sutkowego w 2004 roku z następową rekonstrukcją piersi w 2008 roku z wykorzystaniem protezy typu ekspander– rozprężanego implantu piersi, którego zadaniem jest rozciąganie skóry i mięśni w celu wytworzenia miejsca dla przyszłego stałego implantu – została przyjęta do Kliniki Dermatologii z powodu zmiany barwnikowej zlokalizowanej poniżej blizny pooperacyjnej pozostałej po mastektomii. W 2013 r. podczas rutynowego badania fizykalnego pacjentka wyczuła palpacyjnie niebolesny guzek. W wykonanym badaniu ultrasonograficznym guzek został sklasyfikowany jako BIRADS-3. W oparciu o tę diagnozę przeprowadzono biopsję igłową, która potwierdziła zapalny charakter zmiany z zaleceniem planowego badania kontrolnego. Trzy miesiące później w kontrolnym badaniu ultrasonograficznym guzek został sklasyfikowany jako BIRADS-2 z zaleceniem dalszej obserwacji. W maju 2014 r. pacjentka zauważyła na powierzchni piersi zmianę barwnikową w rzucie wcześniej opisywanego guzka szerzącą się powierzchownie, z powodu której zgłosiła się do Kliniki Dermatologii. W badaniu przedmiotowym stwierdzono nieregularnego kształtu zmianę barwnikową z owrzodzeniem w części centralnej z pojedynczymi zmianami satelitarnymi. W badaniu dermoskopowym stwierdzono cechy charakterystyczne dla czerniaka: asymetrię brzegów, koloru i struktur zmiany, ponadto polimorfizm naczyń, miejsca z biało niebieskim welonem oraz obecność owrzodzenia. W dodatkowym badaniu videodermoskopowym uwidoczniono liczne struktury prosakopodobne, neowaskularyzację, liczne brązowe kropki, obszary regresji na tle wielobarwnych obszarów bezstrukturalnych, ponadto na obrzeżach zmiany nie stwierdzono typowej siatki barwnikowej, smug gałązkowatych charakterystycznych dla czerniaka. W diagnostyce różnicowej uwzględniono czerniaka oraz przerzuty raka gruczołu sutkowego do skóry. Ze względu na dużą wielkość zmiany, przeprowadzono wstępną biopsję diagnostyczną pod kontrolą wideodermoskopową. W badaniu histopatologicznym stwierdzono obraz przemawiający za rakiem, a nie czerniakiem. Wstępny wynik potwierdzono immunohistochemicznie, stwierdzając obecność markera CKAE1/2 (+) charakterystycznego dla przerzutów nowotworów pochodzenia nabłonkowego oraz brak markera HMB45 (-) służącego do identyfikacji czerniaka. Z uwagi na obecność markera CKAE1/2 (+) prowadzono dalszą diagnostykę różnicową w kierunku przerzutu raka gruczołu sutkowego do skóry. Wykonano dodatkowe badania immunohistochemiczne, w których stwierdzono obecność dodatkowych markerów charakterystycznego dla raka gruczołu sutkowego CK7 (+), oraz obecność receptorów estrogenowych ER (+) i progesteronowych PR (+) ostatecznie potwierdzając rozpoznanie raka gruczołu sutkowego. W pracy pokazujemy przypadek pacjentki z przerzutami raka piersi do skóry, naśladującymi czerniaka. Ilustruje on kliniczne podobieństwo pomiędzy przerzutami raka gruczołu sutkowego do skóry, a czerniakiem oraz potrzebę różnicowania zmian barwnikowych, z uwzględnieniem przerzutów nowotworowych do skóry oraz konieczność szczegółowych badań profilaktycznych zmian skórnych oraz raka piersi. Bibliografia1. Ferlay J., Soerjomataram I., Ervik M., Dikshit R., Eser S., Mathers C., Rebelo M., Parkin D.M., Forman D., Bray, F. GLOBOCAN 2012 v1.1, Cancer Incidence and Mortality Worldwide: IARC CancerBase No. 11 [Internet],Lyon, France: International Agency for Research on Cancer; 2014. Źródło: http://globocan.iarc.fr, dostęp 01.08.2016 r.2. Saunders, Christobel; Jassal, Sunil (2009). Breast cancer (1. ed.). Oxford: Oxford University Press, p. Chapter 13. ISBN 978-0-19-955869-83. American Cancer Society, Surveillance and Health Services Research, 2014
Medycyna kliniczna – przerzuty raka piersi do skóry naśladujące czerniaka
Autorzy