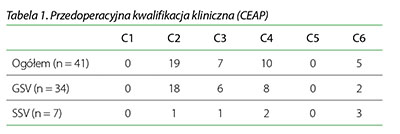
Mamy ideał w leczeniu endowaskularnym niewydolności żylnej – laser neoV1470 firmy neoLaser. Jako pierwsi w Polsce kupiliśmy go 5 lat temu. Wykonaliśmy z jego użyciem dwa tysiące zabiegów, których efekt satysfakcjonował pacjentów, a praca na nim nie sprawiała trudności lekarzom. Aparat nie wymagał w tym czasie żadnych napraw serwisowych. Ideał. Czy można oczekiwać czegoś więcej? Producent zaprojektował nowy laser o długości fali 1940 nm – neoV1940. Podjęliśmy decyzję również o jego zakupie i oferowaniu pacjentom Centrum Flebologii – znów jako pierwsi w Polsce – zabiegów endowaskularnych (EVLA) tym urządzeniem. Dlaczego? EVLA to bezkonkurencyjna terapia we flebologii klinicznej. Wyparła klasyczne operacje i przeniosła zabiegi flebologiczne z sal operacyjnych do gabinetów. 20 lat konstrukcji laserów opiera się na symulacjach zabiegów na bazie badań fizyków i inżynierów biomedycznych coraz to nowszych generatorów światła laserowego. W rozmaitych badaniach można znaleźć dowody na to, iż wszystkie lasery, bez względu na długość fali, moc, prędkość wycofywania światłowodu czy użytego światłowodu, są w równym stopniu zdolne do uzyskania pożądanych wyników, czyli trwałej ablacji żyły. Podstawowe różnice pomiędzy wynikami osiąganymi różnego typu laserami są związane z występowaniem zdarzeń niepożądanych. Najczęstsze efekty uboczne interwencji to: ból, siniaki, krwiaki, przebarwienia, drętwienie, zapalenie żył, stwardnienia tkanki i uczucie rozpierania. Poważniejsze powikłania obejmują oparzenia, zakrzepicę żył głębokich, zatorowość płucną i uszkodzenie nerwów. Laser neoV1940 ma wiele cech, które definitywnie odróżniają go od innych dostępnych na rynku urządzeń. Główną zaletą jest osiągnięcie najwyższego poziomu bezpieczeństwa pacjenta. To zawsze było i jest napędem rozwoju nowej specjalności medycznej – flebologii: coraz mniej inwazyjnie, coraz bezpieczniej, tak, by leczenie społecznego problemu, jakim jest niewydolność żylna mogło odbywać się przyjaźnie dla pacjenta i w najmniejszym stopniu wyłączało go z życia społecznego. Prezentujemy wnioski z opublikowanego badania: „Średnio – i długoterminowe wyniki wewnątrzżylnego leczenia żylaków laserem diodowym 1940 nm: analiza krytyczna i aspekty techniczne” 1, u których w leczeniu niewydolności żylnej zastosowano wspominany laser o długości fali 1940 nm. W badaniu uczestniczyło 152 pacjentów, u których zdiagnozowano przewlekłą niewydolność żylną i którzy zostali poddani zabiegowi ablacji głównego pnia żylnego za pomocą laserów o różnej długości fali. Procedury były wykonywane przez jednego chirurga i zostały przeprowadzone od kwietnia 2012 roku do lipca 2015 roku. Obserwacja wyników dokonywana była w trakcie rutynowych wizyt kontrolnych, podczas których wykonano badanie USG-Doppler. Wizyty umawiano w 7. i 30. dniu po zabiegu, potem po 3, 6, 9, 12, 18 i 24 miesiącach, a następnie corocznie. Średnia długość obserwacji pozabiegowej wynosiła 803 dni (od 467 do 1360 dni). Wykluczono chorych z zespołem pozakrzepowym przed zabiegiem chirurgicznym oraz (lub) z refluksem w układzie żył głębokich. U 50 pacjentów (50 kończyn) zastosowano laser o długości fali 1940 nm z wykorzystaniem światłowodu radialnego. W ostatecznych analizach zostały uwzględnione wyniki 41 osób. 9 osób wykluczono z powodu niespełnienia założonych kryteriów włączenia do badania. Średni wiek 41-osobowej próby wynosił 53.3 lata, z czego 90.2% stanowiły kobiety (37 osób). Objawy kliniczne niewydolności żylnej zakwalifikowano w skali CEAP od C2 do C6. Zabiegi przeprowadzono w trybie ambulatoryjnym. Stosowano miejscowe znieczulenie tumscencyjne, dodatkowo – pod kontrolą USG – blokując nerw udowy. Zabiegowi laserowemu poddano 34 (82.9%) żyły odpiszczelowe (GSV) (16 prawych, 18 lewych), i 7 (17.1%) żył odstrzałkowych (SSV) (3 prawe, 4 lewe). Średnica leczonych żył wynosiła średnio 7.8 mm (od 5.0 do 10.5 mm), a podawany ablacji odcinek mierzył od 15 do 80 cm. Podczas zabiegu u wszystkich pacjentów wykonano także flebektomię niewydolnych żył odchodzących od głównych pni oraz żylaków. Wszystkie procedury przebiegły bez powikłań. W trakcie zabiegu średnia wartość LEED (liniowa gęstości energii wewnątrz żyły) wynosiła 45.3 J/cm (od 15 J/cm do 104.7 J/cm). Zdarzenia niepożądane były łagodne i samoistnie ograniczające się. Całkowicie ustąpiły od 10 dni do 6 miesięcy po zakończeniu procedury. Dodatkowo 39 pacjentów (95.1%) osiągnęło i utrzymało do ostatniego badania poprawę obrazu klinicznego CEAP, w porównaniu ze wstępną diagnozą. Ból śródoperacyjny oceniany był na skali VAS w zakresie od 0 do 10 (gdzie 0 oznaczało „brak bólu”, a 10 „intensywny ból”). 23 pacjentów (56.1%) oceniło zabieg jako bezbolesny („0”), 17 pacjentów (41.5%) wybrało określenie „łagodny ból” (ocena do 3 punktów w skali VAS), 1 pacjent (2.4%) zgłosił „umiarkowany ból” (4 do 6 punktów w skali VAS). We wszystkich przypadkach ból związany był z flebektomią. Do roku obserwacji wszystkie żyły poddane zabiegowi były zamknięte. 342 dnia obserwacji u jednego pacjenta stwierdzono odcinkową rekanalizację żyły odpiszczelowej, a 421 dnia – u drugiego pacjenta – rekanalizację na całej długości także żyły odpiszczelowej. Do końca obserwacji więcej niepowodzeń nie odnotowano. Wszystkie żyły odstrzałkowe zostały trwale zamknięte. Wskaźnik powodzenia w całym badaniu wynosił 95.1%. Rekanalizacje zaobserwowano około 12 miesięcy po ablacji i dotyczyły tych przypadków, gdy wartość LEED w trakcie procedury była znacząco niższa od użytych podczas zabiegów, po których żyły były trwale zamknięte. W obu przypadkach zastosowana moc była zbliżona do średniej mocy (4.1 W) użytej w przypadkach zakończonych sukcesem. Dodatkowo średnia średnica leczonych żył nie różniła się istotnie od średnic żył, dla których leczenie było skuteczne. Natomiast wartość LEED wynosiła: średnio 17 J/cm (15 oraz 19 J/cm) w przypadkach rekanalizacji, w porównaniu do 46.8 J/cm (od 30.7 do 104.7 J/cm) w pozostałych przypadkach. Autorzy tłumaczą niepowodzenia dwóch zabiegów brakiem denaturacji kolagenu z powodu niewystarczającego wzrostu temperatury. Liniowa gęstość energii wewnątrz żyły (LEED) okazała się zbyt niska dla podniesienia temperatury na poziom od 70˚C do 100˚C, w której następuje denaturacja kolagenu. Zaletą ablacji wewnątrzżylnej laserem o długości fali 1940 nm jest wysoki współczynnik absorpcji fotonów przez wodę (około 4.8 razy większy niż absorpcja w wodzie lasera o długości λ = 1470 nm), oraz wynikająca z tego płytsza penetracja przez tkanki (efektywna głębokość penetracji optycznej wynosi około 1/4 głębokości penetracji lasera 1470 nm). Ogranicza to obszar, w którym ciepło generowane jest w tkankach znajdujących się w pobliżu promieniowania lasera. Zatem wymagana jest mniejsza ilość energii potrzebnej do termicznego uszkodzenia żyły. Przy skutecznych zabiegach neoV1940 wielkości LEED, potrzebne do osiągnięcia ablacji termicznej, są niższe niż te, które są stosowane przy użyciu neoV1470. Rozpoczynając zabieg należy pamiętać, aby opróżnić żyłę z krwi, ponieważ w przeciwnym razie większość energii zostanie wchłonięta przez krew, a nie ściany żyły, co doprowadzić może do zakrzepicy i po kilku miesiącach ewentualnej rekanalizacji. Stosowane podczas zabiegu znieczulenie tumescencyjne przyczynia się do zmniejszenia ilości krwi w żyle. Według autorów wpływ tumescencji na średnicę żył jest ważniejszy niż pozycja Trendelenburga. Laser 1940 nm okazał się bardzo bezpieczny i skuteczny w okresie obserwacji (średnia: 803 dni). Efektywność osiągnięto przy średniej mocy 4.0 W i wielkości LEED większej niż 30 J/cm (średnia 46.8 J/cm), dla żył odpiszczelowych i odstrzałkowych o średnicach do 10 mm. Zabieg może być przeprowadzany w warunkach ambulatoryjnych przy użyciu znieczulenia miejscowego. Częstotliwość występowania zdarzeń niepożądanych była bardzo niska, a wszystkie te, które odnotowano nie miały znaczenia klinicznego i ustąpiły samoistnie. Na zakończenie warto dodać, że artykuł przynosi wiele wskazówek dla dla pracy operatora. Interesujące z punktu widzenia praktyka byłoby rozwinięcie analiz związanych z dostosowaniem mocy lasera do średnicy leczonej żyły. ♦ 1(“Medium and long-term outcomes of endovenous treatment of varicose veins with a 1940 nm diode laser: critical analysis and technical considerations”, Luiz Marcelo Aiello Viarengo, Gabriel Viarengo, Aline Meira Martins, Marília Wechellian Mancini, Luciana Almeida Lopes J Vasc Bras. 2017 Jan.-Mar.; 16(1):23-30).
neoV1940 – pierwszy laser w Polsce!
Autorzy