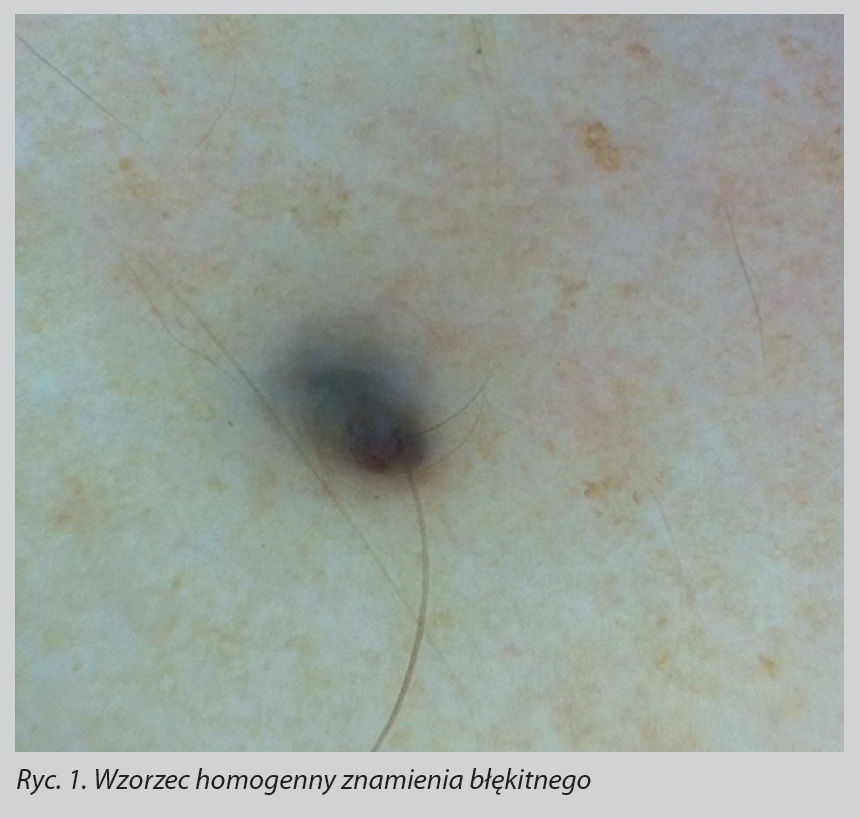
Według najnowszego, obowiązującego podziału znamion melanocytowych dzielimy je na siedem głównych grup: (1) znamię typu globularnego/kostki brukowej, (2) znamię siateczkowate, (3) znamię typu wybuchu gwiazdy, (4) homogenne znamię błękitne, (5) znamiona o szczególnej lokalizacji, (6) znamiona o charakterystycznych cechach oraz (7) niesklasyfikowane proliferacje melanocytowe. Znamię błękitne (naevus coeruleus, blue nevus), swoją nazwę zawdzięcza charakterystycznej, szaroniebieskiej barwie przypominającej ołówek kopiowy. Bardzo często pacjentom wydaje się, że wystąpienie powyższej zmiany ma związek z urazem lub ukłuciem piórem z atramentem. Znamię błękitne pojawia się często tuż przy urodzeniu lub we wczesnym dzieciństwie. Klinicznie i dermoskopowo odpowiada ono szaroniebieskiej plamie lub guzkowi, zazwyczaj o homogennej strukturze. W dermoskopii znamion błękitnych dominuje wzorzec homogenny barwy szaro-niebieskiej (Ryc.1.) lub w kombinacji kilku barw: białej, brązowej i szarej. Według podziału Ferrary i wsp. wyróżnia się pięć głównych odmian znamienia błękitnego:
• BLUE, tzw. niebieskie znamię błękitne zwykłe,
• WHITE, tzw. białe znamię błękitne – z białym odcieniemi nazywane jest hypochromicznym (bliznowaciejące/desmoplastyczne, hypomelanocytowe i amelanocytowe),
• BLACK, tzw. czarne znamię błękitne – znamię błękitne złożone typu Kamino,
• BROWN, tzw. brązowe znamię błękitne – histologicznie jako znamię błękitne kombinowane,
• POLYCHROMIC, tzw. polichromatyczne znamię błękitne (głęboko penetrujące)
W literaturze opisano pojedyncze przypadki znamion błękitnych o odmiennym niż homogenny, wzorcu dermoskopowym, np. przypominającym wzorzec siateczkowaty. U dzieci błękitne guzki powinny być usuwane w przypadku ich znacznych rozmiarów, powiększania się i nietypowej lokalizacji. Rekomenduje się wycięcie chirurgiczne w przypadku ognisk >10 mm oraz jeśli zlokalizowane są w miejscach trudnodostępnych, w tym w obrębie skóry owłosionej głowy. U osób dorosłych znamiona błękitne powinny być poddawane chirurgicznemu wycięciu w całości z badaniem histopatologicznym ze względu na możliwość przeoczenia czerniaka, gdyż znamię błękitne zaliczane jest do symulatorów melanoma. W diagnostyce różnicowej znamienia błękitnego bierze się pod uwagę czerniak guzkowy, czerniak przerzutowy, rak podstawnokomórkowy w postaci barwnikowej i rogowiec krwawy. W chwili obecnej uważa się, że duże znaczenie w diagnostyce różnicowej znamion błękitnych i czerniaków posiada badanie ultrasonograficzne zmian, które cechuje się wysoką swoistością (94%) w porównaniu do diagnostyki klinicznej (77%) i badania dermoskopowego (77%).
Piśmiennictwo1. Ferrara G, Zalaudek I, Savarese I, Scalvenzi M, Argenziano G. Pediatric atypical spitzoid neoplasms: a review with emphasis on 'red’ (’spitz’) tumors and 'blue’ (’blitz’) tumors. Dermatology, 2010, 220(4), 306-310.2. Ferrara G, Soyer HP, Malvehy J, Piccolo D, Puig S, Sopena J. i wsp: The many faces of blue nevus: a clinicopathologic study. J Cutan Pathol., 2007, 34(7), 543-551.3. Kamińska-Winciorek G.: Dermatologia cyfrowa, Cornetis, Wrocław, 2008, 1-10.4. Kamińska-Winciorek G, Spiewak R.: [Basic dermoscopy of melanocytic lesions for beginners]. Postepy Hig Med Dosw (Online). 2011; 65: 501-8.