Czy w dobie intensywnego rozwoju technik chirurgii jaskry minimalnie inwazyjnej (ang. MIGS – Minimally Invasive Glaucoma Surgery) jest jeszcze miejsce dla metod cyklodestrukcyjnych? Mnogość procedur operacyjnych podkreśla brak uniwersalnej metody ukierunkowanej na chorych z jaskrą. Zdecydowana większość z nich opiera się na mechanizmie wzrostu odpływu cieczy wodnistej. Wiodącą wśród technik MIGS zmniejszającą produkcję cieczy wodnistej jest endoskopowa cyklofotokoagulacja (ang. ECP – Endoscopic cyclophotocoagulation). Czynnikami, które pozwalają na włączenie ECP w poczet zabiegów MIGS są niewielkie cięcie, krótki czas operacji, zredukowany okres rekonwalescencji pooperacyjnej, bezpieczeństwo związane z ochroną spojówki i tkanek sąsiednich, a także możliwość wykonania jednoczesnego usunięcia zaćmy. Zaletą jest możliwość powtarzania lub wykonanie innego zabiegu przeciwjaskrowego w późniejszym terminie, np. operacji przetokowej lub implantacji wszczepu drenującego.
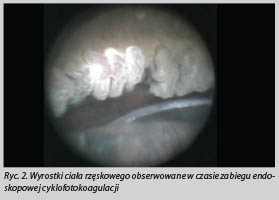
Urządzeniem wykorzystywanym przez naszą placówkę do tego typu zabiegów jest Endo Optiks® fi rmy Beaver-Visitec International. Zestaw operacyjny złożony jest z endoskopu, konsoli służącej do ustawienia odpowiednich parametrów lasera oraz monitora, na którym obserwuje się przebieg procedury (Rycina 1). Endoskop składa się z lasera diodowego 810 nm, źródła światła ksenonowego o mocy 175 W i kamery. Dostępne są dwa rodzaje endoskopów: prosty – umożliwiający wykonanie ablacji w zakresie 70-140° lub zakrzywiony – o zakresie do 270° z pojedynczego cięcia.Zabieg ECP wykonywany jest w znieczuleniu miejscowym kroplowym, dokomorowym lub okołogałkowym w pozycji leżącej chorego w warunkach sali operacyjnej. Operator zaczyna od 2 mm cięcia w przezroczystej rogówce, wykonanym pod mikroskopem operacyjnym. Do komory przedniej podawany jest wiskoelastyk, a następnie pod tęczówkę do komory tylnej, gdzie uwidaczniane są wyrostki ciała rzęskowego, wprowadzany jest endoskop (Rycina 2). Procedura cyklofotokoagulacji jest obserwowana przez operatora na monitorze, w przeciwieństwie do tradycyjnej chirurgii okulistycznej, gdzie patrzy się przez mikroskop. Ciągły impuls laserowy o początkowej mocy 0.25 W jest ustawiany na konsoli. Prawidłowa odległość od wyrostków ciała rzęskowego jest zachowana, gdy na monitorze widocznych jest 6-7 wyrostków.
Moc lasera można dostosować poprzez zmianę odległości od wyrostków, czasu trwania impulsu lub przekręcając pokrętło konsoli. Pod wpływem lasera diodowego dochodzi do zbielenia i obkurczenia się poszczególnych wyrostków. Należy unikać wybuchów wyrostków, gdyż oznacza to użycie zbyt dużej energii lasera i może powodować powstanie odczynu zapalnego w komorze przedniej. Do przeprowadzenia ablacji w pełnym zakresie 360° konieczne jest wykonanie drugiego nacięcia w rogówce. Po zakończeniu cyklodestrukcji endoskop jest usuwany, wiskoelatyk wypłukiwany, a do komory przedniej podawany jest cefuroksym. W postępowaniu pooperacyjnym zaleca się stosowanie miejscowo kropli z fluorochinolonem, steroidem i niesteroidowym lekiem przeciwzapalnym 4 razy dziennie. Leki przeciwjaskrowe stosowane w okresie przedoperacyjnym należy utrzymać w pierwszym miesiącu po ECP, bowiem całkowity efekt obniżenia produkcji cieczy wodnistej jest obserwowany właśnie w tym czasie.
Pomimo, iż ECP zostało przedstawione już w 1992 roku, a doniesienia naukowe zapowiadały rewolucję w postępowaniu u chorych z jaskrą, długo dominowało sceptyczne podejście do tej formy zabiegu. Prawdopodobną przyczyną jest zła sława „starszej siostry” ECP – przeztwardówkowej cyklofotokoagulacji. Zabieg ten wiąże się z możliwością uszkodzenia tkanek sąsiednich, ryzykiem pogorszenia funkcji wzrokowej, hipotonii lub zaniku gałki ocznej, a ponadto często jest bolesny i źle znoszony przez chorych. Skuteczność zabiegu przeztwardówkowego zależy od użytej energii. Jednak wraz ze wzrostem stosowanej energii rośnie też częstotliwość występowania powikłań. Operatorzy wykonujący ECP w oczach po przeztwardówkowej cykofotokoagulacji opisali rozległe uszkodzenia tkanek sąsiednich.
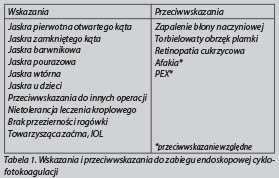
Skuteczność ECP została opisana u chorych z jaskrą początkową, średniozaawansowaną i zaawansowaną, a także oporną na inne metody terapeutyczne. Względnym przeciwwskazaniem jest jaskra pseudoeksfoliacyjna. W tym przypadku zalegający materiał może utrudniać widoczność wyrostków ciała rzęskowego oraz dostęp w czasie laserowania. Nieprawidłowo ufiksowana soczewka również może być przeszkodą i zmniejszać zakres efektywnej ablacji. W oczach z afakią, częściej niż u chorych z własną lub sztuczną soczewką, opisywane są powikłania pod postacią odwarstwienia siatkówki, obrzęku plamki i hipotonii. W jaskrze u chorych pediatrycznych wykazano niższą redukcję IOP niż u pacjentów dorosłych. Ponadto, ECP nie prowadzi do obniżenia liczby stosowanych leków w tej grupie chorych.
W literaturze medycznej opisano 24-47% redukcję ciśnienia wewnątrzgałkowego (ang. IOP – Intraocular pressure) po ECP w oczach z jaskrą pierwotną otwartego kąta. U chorych zaś z jaskrą wtórną odsetek ten jest jeszcze wyższy i może wynosić 26-68%. Duże rozbieżności w opisywanych przypadkach mogą wynikać z różnego czasu obserwacji (6-9 miesięcy). Część autorów zauważyła, że efekt redukcji IOP maleje z czasem od zabiegu. Należy jednak podkreślić, że ECP może być w takich sytuacjach powtarzane. Ponadto, badacze są zgodni, że wykonanie ECP prowadzi do istotnej redukcji liczby stosowanych leków obniżających IOP. ECP pozwala także uniknąć powikłań związanych z reakcją na ciało obce. Wykonanie ECP w zakresie 360° nie wiąże się ze wzrostem częstości występowania hipotonii i jest obecnie polecanym zakresem. Możliwe jest również wykonanie ECP z dostępu jedynie przez część płaską ciała rzęskowego lub jednoczasowo z dostępem przez cięcie w rogówce, tzw. ECP Plus. Jednak destrukcja wyrostków w części przedniej i tylnej może wiązać się ze wzrostem ryzyka wystąpienia hipotonii. Wyższą redukcję IOP opisano w oczach z wyższymi wartościami IOP przed ECP, a także u starszych chorych. Dodatkową zaletą ECP jest możliwość wykonania niemal każdej innej procedury przeciwjaskrowej, gdyż ECP nie zmienia stosunków anatomicznych i nie uszkadza tkanek sąsiednich. Można również wykonywać ECP równocześnie z inną operacją z grupy procedur zwiększających odpływ cieczy wodnistej. Zabieg przeprowadza się zarówno w oczach pseudosoczewkowych, bezsoczewkowych, jak i z zachowaną własną soczewką. Zgodnie z literaturą przedmiotu nie wykazano wzrostu częstości zmętnienia naturalnej soczewki po ECP, ale ze względu na potencjalne ryzyko autorzy tego artykułu preferują wykonywanie ECP w oczach z wszczepem IOL.
Do najczęstszych powikłań po operacji ECP należy zaliczyć wysięk włóknikowy lub krwistek w przedniej komorze, torbielowaty obrzęk plamki lub wzrost IOP we wczesnym okresie pooperacyjnym.
Na uwagę zasługują także inne wskazania do użycia endoskopu. Endoskop 23G jest kompatybilny z trokarami do witrektomii 23G, dzięki czemu możliwe jest jednoczasowe wykonanie ECP i witrektomii. Ponadto, daje również możliwość wykonania witrektomii z użyciem endoskopu. Wskazania do endoskopowej witrektomii to nieprzezierność ośrodków optycznych, ciało obce wewnątrzgałkowe, zwłaszcza niemetaliczne, operacje tylnej powierzchni tęczówki, okolicy rąbka zębatego i pars plana. Dodatkowo Endoskop ECP służy jako pomocnicze narzędzie do wszczepienia implantu siatkówkowego typu Argus II. Wykorzystanie urządzenia umożliwia wprowadzenie kabelka przez pars plana oraz minimalizuje tarcie o struktury wewnątrzgałkowe. Endoskop umożliwia również wykonanie fakoemulsyfikacji zaćmy w oczach z nieprzeziernymi rogówkami, pozwala uwidocznić tylną powierzchnię rogówki w czasie operacji przeszczepu warstwowego głębokiego przedniego (ang. DALK – Deep Anterior Lamellar Keratoplasty), pełni rolę pomocniczą w czasie implantacji wszczepów filtrujących w nieprzezierności ośrodków optycznych, np. w jaskrze neowaskularnej z obecnością krwistka w komorze przedniej lub przeztwardówkowej fiksacji soczewek wewnątrzgałkowych. Endoskop może być wykorzystany do weryfikacji położenia IOL w przypadku wszczepów wtórnych, podejrzeniu decentracji z niedostateczną przeziernością ośrodków optycznych. Ponadto wykazano korzystny wpływ fotokoagulacji dalekiego obwodu przy użyciu endoskopu w oczach z retinopatią cukrzycową oraz otworami zlokalizowanymi na dalekim obwodzie siatkówki.
Gdy w 2013 roku, jako pierwszy ośrodek w Polsce zaczynaliśmy pracę z ECP, słyszeliśmy wiele sceptycznych głosów. Obecnie pojawia się coraz więcej doniesień w światowej literaturze, podkreślających znaczenie endoskopii jako terapii pierwszego wyboru u chorych z jaskrą początkową już średnio zaawansowaną. W obserwowanej przez nas grupie chorych poddanych ECP wykazaliśmy obniżenie IOP już w pierwszej dobie po zabiegu, a średnia redukcja IOP w obserwacji rocznej wynosi 40%. Naszym zdaniem warto rozważyć korzyści płynące z wykonania tego zabiegu, ponieważ ECP jest zabiegiem mało inwazyjnym, skutecznym i bezpiecznym.