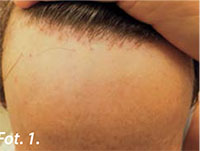
Do lekarza dermatologa zgłosiła się 56-letnia kobieta zaniepokojona stopniową utratą włosów w zakresie linii owłosienia na czole. Pacjentka w wywiadzie podała, że nie jest w stanie precyzyjnie oszacować początku dolegliwości. Okazała jednak lekarzowi zdjęcia sprzed 4 lat, których to analiza rzeczywiście wykazała istotne przesunięcie się linii włosów w okolicy czołowej. Chora nie przyjmowała na stałe żadnych leków, a regularnie wykonywane badania laboratoryjne nie posiadały istotnych odchyleń od normy. Dodatkowo pacjentka od około roku odczuwała umiarkowanie nasilony świąd skóry w okolicy czoła, a przy nawet niewielkim dotyku włosów w tej okolicy – wrażenie „bolesności mieszków włosowych”. W badaniu stwierdzono wygładzoną skórę w zakresie czoła (zwłaszcza w okolicy granicy owłosienia), objaw samotnego włosa i umiarkowanie wyrażone rogowacenie okołomieszkowe (Fot. 1.). W badaniu trichoskopowym z zastosowaniem wideodermoskopu FotoFinder, stwierdzono minimalny stan zapalny w okolicy mieszków włosowych oraz umiarkowanie nasilone cechy rogowacenia okołomieszkowego. Skóra w okolicy zachowanych mieszków włosowych nie wykazywała patologicznego, a także nadmiernego unaczynienia. (Fot. 2). W okolicy skóry czołowej nie odnotowano obecności mieszków włosowych. Tło na obszarze objętym badaniem opisano jako różowo-blade, zaś ognisko koloru kości słoniowej (Fot. 3). Na skórze pozostałego obszaru głowy nie wykryto patologii. Brwi i rzęsy były obecne. W oparciu o obraz kliniczny, szczegółowy wywiad i wyniki badania trichoskopowego rozpoznano u pacjentki łysienie czołowe bliznowaciejące.Łysienie czołowe bliznowaciejące jest schorzeniem o niepoznanym dogłębnie patomechanizmie. Dane epidemiologiczne wskazują na częstszą zapadalność kobiet, szczególnie tych w okresie okołomenopauzalnym. Szczyt zachorowań przypada na 50 rok życia. Choroba klasyfikowana jest jako łysienie bliznowaciejące, co oznacza, że utrata włosów jest trwała, a w miejscu ich ubytku dochodzi do włóknienia i uformowania blizny.Bardzo charakterystycznym objawem klinicznym jest, obserwowana na przestrzeni kilku lat, stopniowa utrata włosów w linii czoła. Częstym objawem wyprzedzającym jest utrata brwi, której akurat nie odnotowano u przedstawianej pacjentki. Badanie trichoskopowe jest niezbędne do postawienia diagnozy. Stwierdzono bowiem umiarkowanie wyrażone rogowacenie okołomieszkowe i rumień wokół mieszków włosowych. Szczególnie warte podkreślenia jest to, że zarówno rogowacenie, jak i okołomieszkowy stan zapalny są dużo mniejsze niż w przypadku innych łysień bliznowaciejących (liszaju płaskiego mieszkowego czy tocznia rumieniowatego skórnego z zajęciem skóry owłosionej głowy). Jest to istotna cecha różnicująca. Nie ma obecnie standardów leczniczych w FFA. W terapii wykorzystuje się głównie preparaty o działaniu przeciwzapalnym (hydroksychlorochina, miejscowe steroidy), których skuteczność jest ograniczona. Nierzadko, nawet w wyniku zastosowania leczenia, choroba (utrata włosów) postępuje. Jednym z ważnych markerów stabilizacji schorzenia jest zmniejszenie rogowacenia okołomieszkowego i rumienia (zapalenia) wokół mieszków włosowych. Po konsultacji i wizualnej ocenie stanu pacjentki, włączono leczenie ogólne hydroksychlorochiną oraz miejscowe z podaniem preparatów zawierających betametazon, kwas salicylowy i minoksidil. W wyniku przeprowadzonej terapii, w przeciągu kolejnych 4 miesięcy uzyskano zadowalające zmniejszenie okołomieszkowego odczynu zapalnego i rogowacenia (Fot. 4). W rocznej dalszej obserwacji, w wyniku kontynuacji leczenia osiągnięto stabilizację choroby. Badanie trichoskopowe z możliwością archiwizacji obrazu (jak w przypadku systemów FotoFinder), jest nieocenioną metodą pozwalającą na obiektywną ocenę skuteczności podjętego leczenia w FFA. Dzięki temu możliwe jest bardziej precyzyjne dobranie dawek leków, a w przypadku preparatów miejscowych monitorowanie i określanie m.in. częstotliwości ich aplikacji. ♦ *z ang. frontal fibrosing alopecia; FFA Piśmiennictwo:Vano-Galvan S, et al. Frontal fibrosing alopecia: a multicenter review of 355 patients. J Am Acad Dermatol. 2014;70(4):670. Epub 2014 Feb 5.MacDonald A, et al. Frontal fibrosing alopecia: a review of 60 cases. J Am Acad Dermatol. 2012;67(5):955.Tosti A, et al. Lonely hair: a clue to the diagnosis of frontal fibrosing alopecia. Arch Dermatol. 2011 Oct;147(10):1240.Lin J, et al. Hypopigmentation in frontal fibrosing alopecia.J Am Acad Dermatol. 2017;76(6):1184.Donati A, et al. Facial papules in frontal fibrosing alopecia: evidence of vellus follicle involvement. Arch Dermatol.2011 Dec;147(12):1424-7.
Łysienie czołowe bliznowaciejące* – opis przypadku i leczenia w 12-miesięcznej obserwacji
Autorzy