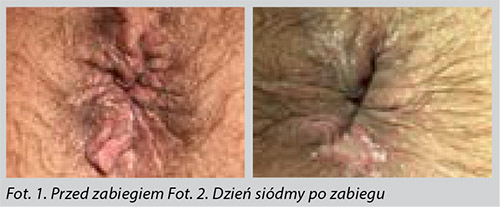
Profil pacjentaPacjent, 54-letni mężczyzna, po raz pierwszy trafił do kliniki w grudniu 2015 roku z objawami hemoroidalnymi, takimi jak świąd, obrzęk i obecność plam krwi, zaobserwowane w ciągu poprzednich 3 lat. W rezultacie hemoroidy były leczone przez skleroterapię, jednakże nie zarejestrowano długotrwałego efektu.Badanie wykazało widoczne na zewnątrz zwłóknienie anodermy na godzinie 7 z niewielkim, przewlekłym podrażnieniem otaczającej anodermy i jej wypukliną. W rektoskopii i proktoskopii zauważono wewnętrzne wypadnięcie błony śluzowej odbytnicy w pozycji brzusznej z dużymi, przekrwionymi guzkami krwawniczymi na godzinie 5 i 11. Dodatkowo odnotowano zmiany hemoroidalne stopnia 3-4 na godzinie 7.Operację przeprowadzono w lutym 2016 roku, w znieczuleniu ogólnym jako chirurgiczny zabieg ambulatoryjny. Pierwszy etap polegał na wstrzyknięciu w anodermę znieczulenia miejscowego w celu poprawy pooperacyjnej kontroli bólu oraz dla ochrony przed uszkodzeniami spowodowanymi laserem. Następnie użyto specjalnej sondy do leczenia hemoroidów (CORONA Hemorrhoid Probe, neoLaser, Izrael) zawierającej pojedyncze włókno umieszczone w specjalnej, szklanej, stożkowej końcówce. Szklana końcówka zapewnia szerokie oświetlenie światłem laserowym, pozwalając na łagodne stosowanie energii przy jednoczesnej, łatwej penetracji tkanki dalszą krawędzią. Sondę wprowadzono przez wypadniętą odbytnicę, pod powierzchnią anodermy, pomiędzy skórą a mięśniem.Sondę delikatnie przesunięto do przodu, aby dosięgnąć błonę śluzową w oddalonej części odbytnicy, około 2 cm powyżej górnego końca guzka krwawniczego, podczas gdy wiązka celownicza (650 nm), widoczna przez powierzchnię skóry i błony śluzowej, zapewniała wizualny wgląd i kontrolę położenia końcówki. Rozproszenie światła wiązki celowniczej przez błonę śluzową stanowi dobre wskazanie odległości końcówki od powierzchni. Sonda była podłączona do lasera 1470 nm (neoV1470, neoLaser, Cezarea, Izrael), ustawionego na moc 6 W i czas trwania pojedynczego impulsu wynoszący 3 sekundy. W czasie każdego uruchomienia sonda była utrzymywana w pożądanym ułożeniu, przy jednoczesnej, delikatnej rotacji wokół jej własnej osi dla zapewnienia jednolitej aplikacji światła i dla zapobiegania przyleganiu do tkanki. Sonda była lekko odsuwana do momentu utraty kontaktu z tkanką i wycofywana o około 3 mm. Następnie dostarczono w ten sam sposób kolejne impulsy, tak aby każda 3-milimetrowa zmiana otrzymała 3-sekundowy impuls – począwszy od najbardziej oddalonego położenia, kierując się ku punktowi wprowadzenia.Ze względu na rozmiar guzka krwawniczego, technikę tę zastosowano również za pomocą dwóch dodatkowych kanałów wprowadzania do tej samej zmiany. Łącznie dostarczono 425 J energii laserowej do zmiany. Tę samą technikę chirurgiczną wykorzystano w celu leczenia zmian hemoroidalnych na godzinie 5 i 11, zapewniając łącznie (odpowiednio) 254 i 176 J.Pod koniec sesji usunięto wypadnięty fragment odbytnicy, tworząc obszar koagulacji, w którym linię usunięcia zaznaczono końcówką laserową. W tym przypadku moc lasera ustawiono na 10 watów. Po wycięciu tkanki nożyczkami, powstałą ranę zamknięto laserem. W celu usunięcia wypadniętego fragmentu odbytnicy dostarczono łącznie 331 J energii laserowej. Po upływie 1 godziny od zakończenia zabiegu pacjent opuścił klinikę i wrócił do domu. Wyniki leczeniaW pierwszym dniu po zabiegu chirurgicznym pacjent odczuwał niewielki ból na poziomie około 3/10 punktów w skali VAS. Kontrola wzrokowa wykazała prawidłowe wyniki z raną otoczoną martwicą na godzinie 7W siódmym dniu po zabiegu chirurgicznym pacjent zgłosił lekkie krwawienie po dniu pracy, obejmującym znaczący wysiłek fizyczny. Zaobserwowano jedynie niewielki obrzęk anodermy na godzinie 11, podczas gdy proces gojenia się rany przebiegał pomyślnie. W szóstym tygodniu po zabiegu pacjent był bardzo zadowolony z wyników i wyeliminowania objawów.DyskusjaLaserowa skleroterapia hemoroidów stanowi bezpieczną i skuteczną alternatywę dla standardowej chirurgii hemoroidów. W przypadku przestrzegania protokołu klinicznego opracowanego w klinice, w szczególności ograniczenia mocy lasera do 6 W, pacjent może odczuwać mniejszy ból pooperacyjny w porównaniu z innymi popularnymi technikami leczenia. W klinice zaobserwowano wyraźnie szybszy powrót do zdrowia i wykonywania normalnych czynności po stosowaniu tej metody. W celu chirurgicznego usunięcia wypadniętej odbytnicy chirurg może również zastosować pojedyncze włókno 300-600 μm oraz 10 W i 1470 nm, co pozwoli uzyskać szybsze i ostrzejsze cięcie.
Zamknięcie przetoki okołoodbytniczej – studium przypadku
Autorzy